Come funziona la contrazione del cuore?
Il nostro cuore è capace di contrarsi e pompare sangue a tutto il corpo, grazie ad un sofisticato sistema in grado di trasmettere segnali elettrici che, passando da cellula in cellula, attivano le fibre cardiache, così che queste possano contrarsi contemporaneamente come un tutt’uno.
Prima si contraggono gli atri (le cavità superiori del cuore; vedi figura), che mandano il sangue ai ventricoli (le camere cardiache inferiori; vedi figura). Successivamente, si contraggono i ventricoli spingendo il sangue nella circolazione polmonare (se trattasi della parte destra del cuore) e nella circolazione sistemica (con la parte sinistra del cuore).
Il sangue che raggiunge i polmoni si arricchisce di ossigeno, mentre quello che fuoriesce attraverso la circolazione sistemica, già ricco di ossigeno, raggiungerà tutti gli altri organi ed i tessuti del nostro corpo. Tutto questo dipende da una corretta distribuzione dei segnali elettrici del cuore attraverso le “vie di conduzione”, cioè i cavi elettrici del cuore, in tutti i distretti del cuore e con la dovuta sequenza: prima si contraggono gli atri e poi i ventricoli.
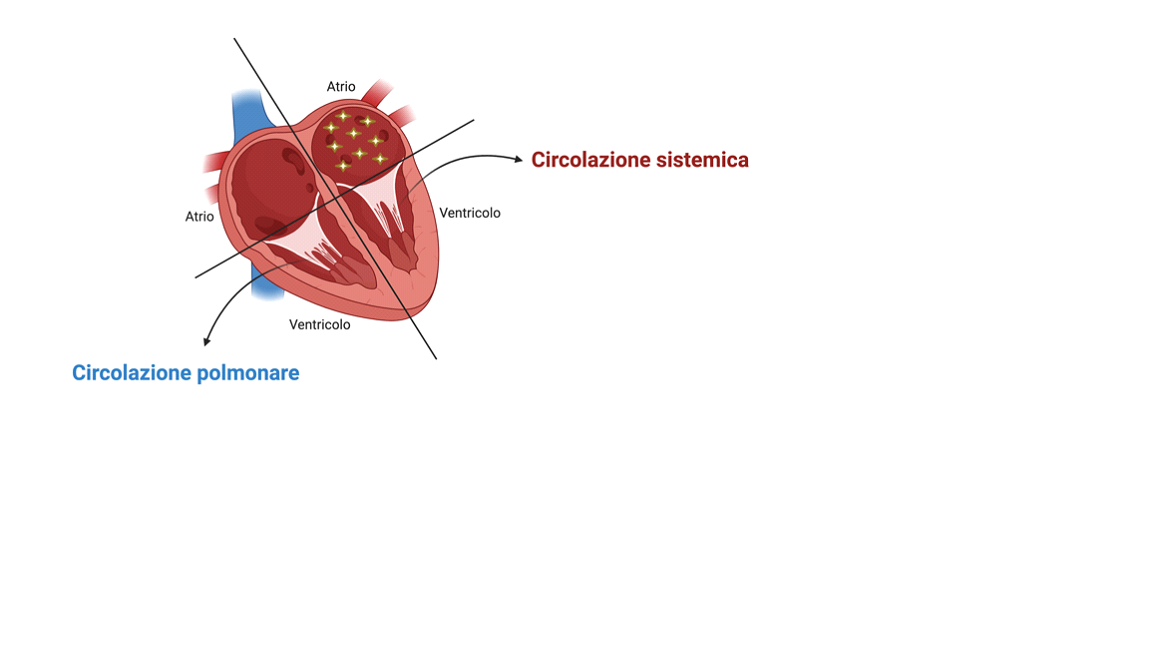
Figura Anatomia del cuore. Creato con BioRender.com
Cosa succede quando la conduzione del segnale elettrico nel cuore non funziona come deve?
Talvolta avvengono delle anomalie nel sistema di conduzione dell’impulso elettrico cardiaco che possono avere origine da una predisposizione ereditaria o possono essere acquisite per diverse ragioni nel corso della vita.
Queste anomalie prendono il nome di aritmie.
Tra queste, la fibrillazione atriale è l’aritmia che insorge più frequentemente insorge. L’impatto di questa malattia sulla popolazione varia in base all’età; si stima che ne sia affetto tra l’1 e il 3% degli adulti, arrivando fino al 15% nella popolazione con età pari o superiore a 80 anni.
La fibrillazione atriale frequentemente si associa ad altre condizioni che possono favorirne l’insorgenza, tra le quali possiamo elencare:
⦁ L’ipertensione arteriosa
⦁ L’infarto miocardico
⦁ Le patologie delle valvole cardiache
⦁ Lo scompenso cardiaco
⦁ Le malattie tromboemboliche
⦁ La sindrome delle apnee notturne
Quello che di fatto accade, in questa patologia, è che il cuore subisce un’alterazione del sistema di conduzione e non si contrae in maniera coordinata, gli atri perdono la capacità di lavorare efficacemente e per compensare si contraggono con maggiore frequenza. Un aumento della frequenza cardiaca dai circa 60 fino a 100-180 battiti al minuto.
Che rischi comporta questa patologia?
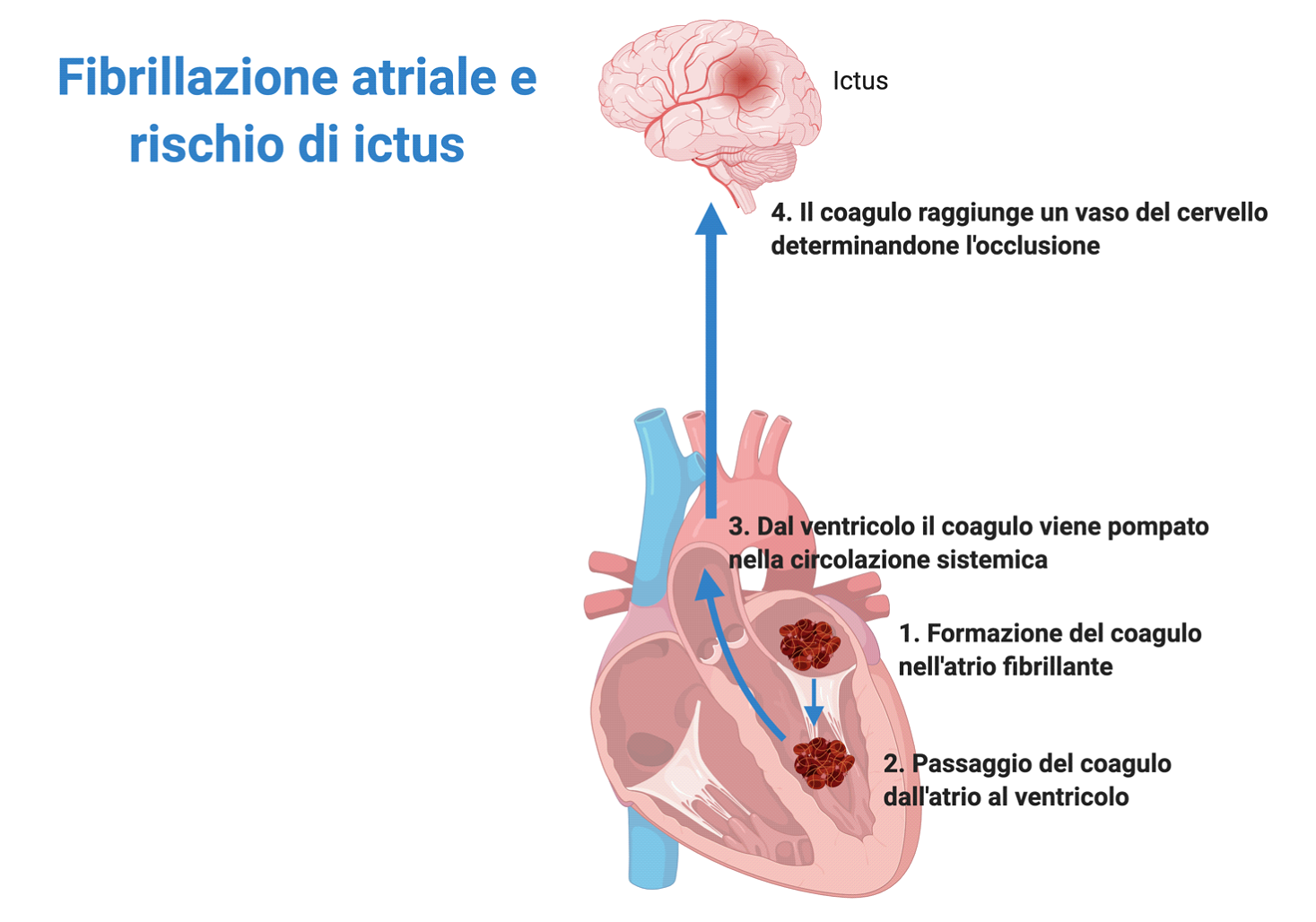
Uno dei problemi più preoccupanti legati alla fibrillazione atriale è la possibile insorgenza di ictus. Può accadere che a causa dei movimenti scoordinati prodotti dall’atrio fibrillante, il sangue “ristagni”, formando dei coaguli.
Questi coaguli hanno poi la capacità di passare nel ventricolo e, dal ventricolo, essere portati nella circolazione di tutto il corpo, quindi al cervello. Se un coagulo di sangue prodotto nell’atrio fibrillante giunge al cervello, può comportare l’occlusione di un vaso, causando un ictus.
A lungo termine, la fibrillazione atriale può comportare che l’alterata conduzione dell’impulso elettrico cardiaco e la non sincrona contrazione delle cellule del cuore possono “affaticare” il cuore stesso, con la conseguenza di patologie come lo scompenso cardiaco e l’infarto del miocardio.
A lungo termine, la fibrillazione atriale può comportare che l’alterata conduzione dell’impulso elettrico cardiaco e la non sincrona contrazione delle cellule del cuore possono “affaticare” il cuore stesso, con la conseguenza di patologie come lo scompenso cardiaco e l’infarto del miocardio.
Quali farmaci si usano per la fibrillazione?
I trattamenti per la fibrillazione atriale includono:
⦁ farmaci antiaritmici (per controllare la frequenza cardiaca)
⦁ farmaci anticoagulanti orali (per ridurre il rischio di ictus)
Farmaci antiaritmici: per ristabilire la giusta frequenza e il corretto ritmo del cuore
Nel momento in cui la fibrillazione atriale si presenta, si tende a ripristinare il normale ritmo cardiaco attraverso la cardioversione. Questa procedura può essere di due tipi: elettrica o farmacologica.
Quella elettrica utilizza uno stimolo elettrico per “risincronizzare” il cuore. La cardioversione farmacologica invece, utilizza farmaci tra i quali la flecainide, il propafenone, la procainammide e l’amiodarone, che permettono di raggiungere lo stesso scopo.
Altri farmaci invece vanno ad agire sulla frequenza cardiaca. Tra questi ci sono i beta-bloccanti, i calcio antagonisti non-diidropiridinici e la digossina. Tutti questi farmaci appartengono alla categoria degli antiaritmici e vanno ad agire sui canali ionici che regolano l’ingresso e l’uscita degli ioni nelle cellule del cuore (i principali sono il sodio, il potassio e il calcio).
La differenza tra questi farmaci sta nel tipo di canale su cui vanno ad agire e quindi sulla tipologia di ioni su cui vanno ad influire.Si preferisce uno o un altro antiaritmico, in base alla sintomatologia con cui la fibrillazione atriale si manifesta, il tempo passato tra l’esordio del disturbo e l’inizio della terapia o, ancora, le patologie concomitanti.
La digossina, ad esempio, è un farmaco antiaritmico che può essere utilizzato per trattare la fibrillazione atriale quando associata allo scompenso cardiaco. Questo perché, oltre ad esercitare un’azione sulla frequenza cardiaca, è anche in grado di aumentare la forza di contrazione del cuore.
Farmaci anticoagulanti per evitare le complicanze della fibrillazione atriale
Questi non sono farmaci che controllano le aritmie ma servono per ridurre le patologie conseguenti alle aritmie. I farmaci che vengono utilizzati per evitare la complicanza più temibile della fibrillazione atriale, ovvero l’ictus, prendono il nome di anticoagulanti.
Proprio come suggerisce il nome, questi farmaci agiscono sulla fluidità del sangue e permettono di evitare la formazione dei coaguli che potrebbero andare ad occludere i vasi, causando una trombosi. Gli anticoagulanti che si utilizzano nei pazienti affetti da fibrillazione atriale sono di due tipologie: gli anticoagulanti cumarinici e i nuovi anticoagulanti orali (NAO).
Gli anticoagulanti cumarinici, tra cui il più noto è il warfarin, derivano da un composto organico naturale, la cumarina. Sonio farmaci che agiscono riducendo la disponibilità di vitamina K, un fattore indispensabile per la produzione di alcuni dei fattori della coagulazione (fattori della coagulazione vitamina K dipendenti), ovvero le molecole in grado di innescare e portare avanti il processo che porta alla formazione del coagulo.
Una volta inibita la vitamina K, la formazione dei fattori della coagulazione vitamina K dipendenti è ridotta e di conseguenza il sangue viene reso più fluido. Il grado di soppressione della produzione dei fattori della coagulazione dipendenti dalla vitamina K dipende dalla dose di warfarin somministrata ed è molto variabile da individuo ad individuo.
Inoltre, l’attività di questo farmaco può dipendere dall’assunzione di altri farmaci ed anche da alcuni cibi. Questo è il motivo per cui il grado di coagulazione del sangue va monitorato frequentemente, attraverso un indice chiamato INR (International Normalized Ratio o tempo di protrombina) ed in base a questo, viene aggiustato il dosaggio del warfarin.
Per valutare l’INR è necessario eseguire un prelievo di sangue.Per ovviare a questa variabilità e alla scomodità del sottoporsi al prelievo di sangue per il monitoraggio dell’INR, sono stati recentemente sviluppati dei nuovi farmaci anticoagulanti orali, i NAO.
Questi anticoagulanti vengono chiamati anche anticoagulanti orali diretti perché, invece di agire sui fattori della coagulazione attraverso l’interferenza con l’azione della vitamina K, li inibiscono direttamente, bloccando la formazione del coagulo. Questi farmaci prendono nomi diversi come dabigatran, apixaban, rivaroxaban ed edoxaban. Vengono somministrati con un dosaggio fisso una o due volte al giorno e, rispetto al warfarin, hanno meno interazioni con gli altri farmaci e con il cibo.
Riferimenti bibliografici:
Europace. 2019 Oct 1;21(10):1468-1475. doi: 10.1093/europace/euz141